De opeenhoping van vet in de lever, technisch gesproken hepatische steatosis genoemd, is een vrij algemeen probleem dat kan worden veroorzaakt door risicofactoren zoals obesitas, diabetes, hoog cholesterolgehalte en overmatige consumptie van alcoholische dranken.
Hoewel er niet altijd symptomen zijn, is het mogelijk dat sommige mensen pijn voelen aan de rechterkant van de buik, gezwollen buik, misselijkheid, braken en algemene malaise. In aanwezigheid van deze symptomen moet een hepatoloog worden geraadpleegd om tests uit te voeren die de leverfunctie en de ernst van de aandoening beoordelen. Bekijk enkele van de onderzoeken die de gezondheid van de lever evalueren.
Vet in de lever kan worden gecontroleerd met veranderingen in het dieet en regelmatige lichaamsbeweging, en het is belangrijk om de juiste behandeling te volgen om complicaties zoals cirrose te voorkomen.
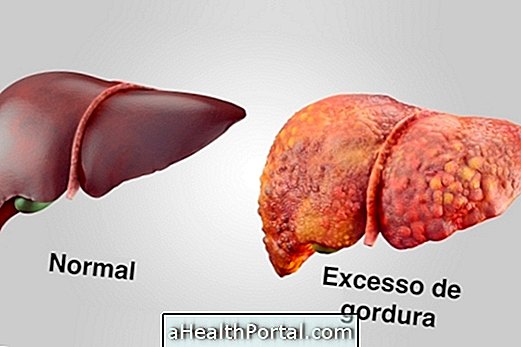
Graden van hepatische steatosis
Vet in de lever kan worden geclassificeerd op basis van de ernst ervan:
- Graad 1 of eenvoudige leversteatose: overtollig vet wordt als onschadelijk beschouwd. Meestal is er geen symptoom en wordt alleen het probleem ontdekt door een routinematige bloedtest;
- Grade 2 of niet-alcoholische leversteatose: naast overtollig vet wordt de lever ontstoken. Meestal kunnen er enkele symptomen zijn zoals pijn aan de rechterkant van de buik en gezwollen buik;
- Graad 3 of leverfibrose: er zijn vet en ontstekingen die veranderingen in het orgaan en de bloedvaten om je heen veroorzaken, maar de lever functioneert nog steeds normaal;
- Graad 4 of levercirrose: het is de meest ernstige fase van de ziekte en verschijnt na jaren van ontsteking, en wordt gekenmerkt door verandering in de gehele lever die vermindering van zijn grootte veroorzaakt en zijn onregelmatige vorm achterlaat. Cirrose kan overgaan tot kanker of overlijden van de lever, waarvoor een orgaantransplantatie nodig is.
Dus, naast het beoordelen van de hoeveelheid vet in het orgel, is het ook belangrijk om de aanwezigheid van ontsteking te verifiëren, omdat dit de belangrijkste doodsoorzaak is van de cellen van dit orgaan. Om de progressie van de ziekte te evalueren, kan men de Hepatic Elastography gebruiken, wat een snel en pijnloos onderzoek is.
Belangrijkste symptomen
Gewoonlijk is er tijdens de vroege stadia van de ziekte geen type symptoom en daarom wordt steatose vaak per ongeluk ontdekt door onderzoeken om andere ziekten te diagnosticeren.
In latere stadia kan pijn optreden in de rechterbovenkant van de buik, onverklaarbaar gewichtsverlies, algemene vermoeidheid en ongemak, en misselijkheid en braken, bijvoorbeeld. Bij cirrose kunnen ook andere symptomen optreden, zoals geelverkleuring van de huid en ogen, jeuk aan het lichaam en zwelling van de buik, benen en enkels.
Bekijk een vollediger lijst van de symptomen van hepatische steatosis en maak onze test om te weten wat uw kansen zijn om het probleem te hebben.
Wie loopt het meeste risico
Het risico op het ontwikkelen van levervet is veel hoger bij mensen die alcohol gebruiken, maar het risico kan ook hoger zijn als er andere risicofactoren zijn, zoals:
- obesitas;
- Type 2 diabetes;
- Hoge druk;
- Hoog cholesterol;
- Leeftijd groter dan 50 jaar;
- Wees een roker;
- Heb hypothyreoïdie.
Bovendien verhogen bariatrische chirurgie en andere gewichtsverliesprocedures het risico op het ontwikkelen van levervet als gevolg van veranderingen in het metabolisme veroorzaakt door snel gewichtsverlies. Dit probleem kan echter ook voorkomen bij mensen die geen risicofactor hebben en die zelfs kinderen en zwangere vrouwen kunnen treffen.
Hoe de diagnose te bevestigen
Veranderingen in de lever kunnen aanvankelijk worden opgespoord door een bloedtest die de door dat orgaan geproduceerde stoffen evalueert. En als er gewijzigde waarden zijn die aangeven dat de lever niet goed werkt, kan de arts om aanvullende tests vragen, zoals echografie, tomografie, hepatische spasmen, magnetische resonantie beeldvorming of een biopsie.
Het is echter belangrijk op te merken dat levervet niet altijd veranderingen in bloedtests veroorzaakt, wat de diagnose van de ziekte kan uitstellen totdat de patiënt een echografie heeft om andere problemen te onderzoeken.
Begrijpen beter hoe te komen tot de diagnose
De aanwezigheid van leversteatose wordt niet altijd weergegeven door veranderingen in het hepatogram en de resultaten die de aanwezigheid van cellulaire laesie, cholestase en leverfunctie evalueren, moeten worden genomen zoals hieronder wordt beschreven:
Onderzoek van hepatocellulaire laesie
Transaminasen worden in het bloed afgegeven na leverschade. AST, voorheen bekend als TGO, wordt geproduceerd in de lever, nieren en spieren en de verhoogde niveaus zijn meer gekoppeld aan leverbeschadiging, terwijl ALT, voorheen TGP genoemd, ook tot uitdrukking komt in het hart, de spieren en erytrocyten.
Alkalische fosfatase wordt geproduceerd in de placenta, nieren, darmen en leukocyten en kan ook worden verhoogd tijdens de adolescentie en zwangerschap. Tenslotte is gammaglutamyl transpeptidase, acroniem GGT, te vinden in de niertubuli, lever, pancreas en darm.
Leverfunctietesten
Om de leverfunctie te beoordelen, moeten de resultaten van albumine-opname, bilirubinemie en protrombinetijd worden gecontroleerd, belangrijke producten die de leverfunctie weerspiegelen.
diagnostiek
De aanwezigheid van abnormale leveronderzoeken kan wijzen op:
- Alcoholische leverziekte: de AST / ALT-verhouding is meestal 2: 1 of hoger. In gevallen van onbetrouwbare klinische geschiedenis wijzen normale resultaten van alkalische fosfatase, verhoogde GGT en macrocytose op deze diagnose;
- Chronische virale hepatitis: veroorzaakt veranderingen in verschillende parameters van de leverfunctie;
- Auto-immune hepatitis: komt voornamelijk voor bij jonge en middelbare leeftijd vrouwen met auto-immuunziekten, zoals reumatologische problemen en auto-immune schildklier.
- Leversteatose: de meest voorkomende oorzaak van veranderingen in de leverfunctie, maar de diagnose ervan is uitsluiting. Observeer de aanwezigheid van obesitas, diabetes en dyslipidemie en biopsie is het veiligste middel voor diagnose.
- Ischemische hepatitis: ontstaat in gevallen met een laag circulatievolume, zoals hypotensie en bloeding, en heeft verhoogde ALT-, AST- en lactaatdehydrogenase.
- Toxische hepatitis: voornamelijk geïdentificeerd door het verzamelen van een volledige geschiedenis van de patiënt, maar de meest voorkomende oorzaak van een overdosis paracetamol.
- Cholestatische leverbeschadiging: licht verhoogde AST en ALT, samen met verhoogde alkalische fosfatase en GGT.
Als de patiënt geen symptomen heeft en alle initiële evaluaties negatief zijn, start dan de behandeling met veranderingen in levensstijl, gewichtsverlies, controle van comorbiditeiten en de stopzetting van mogelijk hepatotoxische medicijnen zoals Amiodarone.
Het onderzoek moet na 6 maanden worden herhaald en in het geval van persistentie van de veranderingen, echografie uitvoeren en kan het nodig zijn de aanvullende beschrijving van aanvullende tests zoals tomografie en biopsie uit te voeren.
Hoe is de behandeling gedaan?
De behandeling van vet in de lever wordt hoofdzakelijk gedaan met veranderingen in het dieet, regelmatige oefening van lichamelijke oefeningen en het elimineren van alcoholgebruik. Daarnaast is het ook nodig om gewicht te verliezen en ziekten onder controle te houden die het probleem verergeren, zoals diabetes, hypertensie en hoge cholesterol, bijvoorbeeld. Hier is een voorbeeld van hoe het vetdieet in de lever eruit zou moeten zien.
Er zijn geen specifieke remedies voor de behandeling van hepatische steatosis, maar uw arts kan hepatitis B-vaccins aanbevelen om verdere leverziekte te voorkomen. Sommige huismiddeltjes kunnen ook worden gebruikt om te helpen bij een behandeling zoals distel of artisjokthee, en het is belangrijk om eerst de toestemming van uw arts te vragen voordat u deze gebruikt.
De volgende video bevat tips van onze voedingsdeskundige om levervet te controleren en te verminderen: