Huidkanker is verdeeld in twee hoofdgroepen, melanoom en niet-melanoom. Niet-melanoomtumoren omvatten basaalcelcarcinomen en plaveiselcelcarcinomen, die verantwoordelijk zijn voor de meeste kwaadaardige huidtumoren.
Plaveiselcelcarcinoom van de huid is de tweede meest voorkomende vorm van huidkanker. Deze kanker komt voor in de squameuze cellen die de epidermis vormen en kan zich manifesteren in alle delen van het lichaam, inclusief de slijmvliezen en geslachtsorganen, hoewel ze zich vaker ontwikkelen in gebieden die meer aan de zon worden blootgesteld.
De behandelingsopties zijn divers en hangen af van de grootte, de locatie en de diepte van de tumor, de leeftijd van de persoon en de algemene gezondheidstoestand.

Wat zijn de tekenen en symptomen
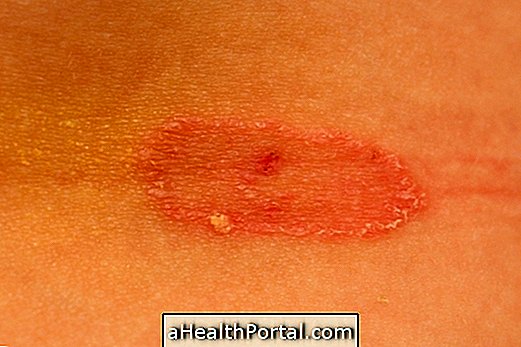
Plaveiselcelcarcinoom van de huid komt het meest voor op de huid die is blootgesteld aan de zon, zoals de hoofdhuid, handen, oren of lippen. Tekenen en symptomen die kunnen optreden zijn het verschijnen van een stevige, rode knobbel, een schilferige korstwond of een pijn en ruwheid in een oud litteken of maagzweer.
Daarnaast kan er ook een ruwe, schilferige vlek op de lip zijn die kan overgaan in een open wond, een rode zweer of een ruwe zweer in de mond of het uiterlijk van een wratachtige wond op de anus of geslachtsdelen.
Wat zijn de risicofactoren
Hoewel wordt gedacht dat dit type kanker erfelijk kan zijn en spontaan kan ontstaan, zijn de gevallen waarin er een grotere neiging is om plaveiselcelcarcinoom te ontwikkelen:
- Heb duidelijke huid en haar of blauwe, groene of grijze ogen;
- Regelmatige blootstelling aan de zon, vooral in de heetste uren;
- Heb een voorgeschiedenis van basaalcelcarcinoom;
- Het bezit van een ziekte genaamd xeroderma pigmentosum. Meer informatie over deze ziekte;
- Ouder zijn dan 50 jaar;
Bovendien komt deze ziekte vaker voor bij mannen dan bij vrouwen.
Mogelijke oorzaken
De meest voorkomende oorzaken van plaveiselcelcarcinoom van de huid zijn chronische blootstelling aan zonlicht, frequent gebruik van kunstmatige zonnebanken en huidwonden, omdat kanker kan verschijnen op brandwonden, littekens, zweren en oudere wonden. delen van het lichaam die eerder zijn blootgesteld aan röntgenfoto's of andere chemicaliën.
Bovendien kan het zich ook ontwikkelen van chronische infecties en ontstekingen in de huid of bij mensen met hiv, auto-immuunziekten of mensen die chemotherapie of chemotherapie hebben ondergaan en bepaalde medicijnen die het immuunsysteem zwakker maken, waardoor de weerstand wordt verminderd tegen ziekten en het verhogen van het risico op het ontwikkelen van huidkanker.

Hoe is de behandeling gedaan?
Indien vroeg behandeld, kan plaveiselcelcarcinoom van de huid worden genezen, anders kunnen deze tumoren de weefsels rond de kanker binnendringen en de huid ontsieren, en kunnen ook metastasen worden gevormd en andere organen bereiken, leidend tot de dood. De behandeling moet worden afgestemd op het type, de grootte, de locatie en de diepte van de tumor, de leeftijd van de persoon en de algemene gezondheidstoestand.
Er zijn verschillende manieren om plaveiselcelcarcinoom van de huid te behandelen:
1. Mohs-operatie
Deze techniek bestaat uit het verwijderen van het zichtbare deel van de tumor, dat onder een microscoop wordt onderzocht, en de procedure wordt herhaald totdat het laatste weefsel dat verwijderd is vrij is van tumorcellen. Na verwijdering kan de wond normaal genezen of opnieuw worden opgebouwd met plastische chirurgie.
2. Excisionele chirurgie
Met deze procedure wordt alle kankerweefsel verwijderd, evenals een huidrand rond de laesie, als een veiligheidsmarge. De wond wordt gesloten met hechtingen en het verwijderde weefsel wordt verzonden voor analyse om te verifiëren dat alle kankercellen zijn verwijderd.
3. Curettage en elektrodissectie
In deze procedure wordt de kanker afgeschraapt met een instrument dat een curette wordt genoemd en vervolgens wordt een elektro-cauteriserende naald gebruikt die de kwaadaardige cellen vernietigt en de bloeding regelt. Deze procedure wordt meestal vaker herhaald om ervoor te zorgen dat alle kankercellen zijn geëlimineerd.
Deze procedure wordt niet als effectief beschouwd in meer invasieve en agressieve carcinomen of kanker in kritieke gebieden zoals oogleden, geslachtsorganen, lippen en oren.
4. Cryosurgery
In cryochirurgie wordt de tumor vernietigd door het weefsel te bevriezen met vloeibare stikstof, zonder dat snijwonden of anesthesie nodig zijn. De procedure moet mogelijk meerdere keren worden herhaald, zodat alle kwaadaardige cellen worden vernietigd.
Deze methode wordt niet veel gebruikt om meer invasieve kankers te behandelen, omdat het niet zo effectief is in diepere regionen van de tumor.
5. Stralingstherapie
In deze procedure worden röntgenstralen direct op de laesie aangebracht en anesthesie of snee is niet noodzakelijk, maar het is noodzakelijk om een reeks behandelingen uit te voeren, die meerdere keren worden toegediend gedurende een periode van ongeveer één maand.
Bestralingstherapie is geïndiceerd voor tumoren die moeilijk te behandelen zijn door een operatie of in situaties waarin het niet wordt aanbevolen.
6. Fotodynamische therapie
Fotodynamische therapie wordt het meest gebruikt bij mensen van wie de kanker zich ontwikkelt op het gezicht of de hoofdhuid. In deze procedure wordt 5-aminolevulinezuur gebruikt, dat op de laesies wordt aangebracht en de volgende dag een sterk licht wordt gebruikt. Deze behandeling vernietigt de carcinoomcellen zonder schade aan normaal weefsel te veroorzaken.
7. Laserchirurgie
Bij deze techniek wordt een laser gebruikt die de buitenste laag van de huid en verschillende hoeveelheden dieper huid verwijdert zonder te bloeden. De risico's van littekens en pigmentverlies zijn iets hoger dan in andere technieken en de mate van terugkeer is vergelijkbaar met die van fotodynamische therapie.






-o-que--como-identificar-e-o-que-fazer.jpg)